| [ Скачать с сервера (13.91 Mb) ] | 18.06.2020, 20:24 |
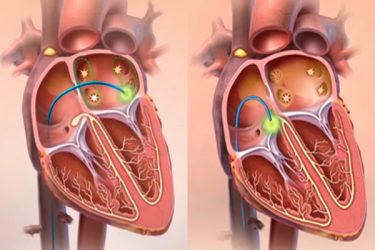
Радиочастотная абляция – один из самых современных методов лечения некоторых видов нарушений ритма сердца. Этот вид лечения относится к малоивазивным вмешательствам, так как для его проведения не требуется никаких разрезов и доступов к сердцу, но иногда РЧА выполняется при операциях на открытом сердце. Радиочастотная абляция проводится с помощью тонкого гибкого катерера-проводника, который вводится через кровеносный сосуд и подводится к источнику патологического ритма в сердце, вызывающего аритмию. Далее по этому проводнику подается радиочастотный импульс, который разрушает участок ткани, отвечающий за неправильный ритм. Подобная деструкция патологического очага может осуществляться также путем прочих физических воздействий, в соответствии с чем выделяют и другие виды абляции: -Лазерная абляция. -Ультразвуковая абляция. -Криодеструкция, т. е. абляция с применением низких температур.
Впервые высокочастотную энергию для устранения дополнительных АВ-путей проведения, применяемую и по сей день, произвели в 1986 году М.Borggrefe и соавт. С этого времени и началось бурное развитие интервенционной аритмологии в лечении аритмий сердца. Радиочастотная (РЧ) энергия имеет широкий диапазон и зависит от сопротивления и диэлектрических свойств тканей. Радиочастотный ток – это ток с меняющейся полярностью при частоте от 30 кГц до 300 МГц. Все генераторы РЧ тока, используемые для аблации, работают в диапазоне 300 кГц — 1 МГц. Для аблации структур сердца применяют немодулированный ток, поскольку именно он приводит к образованию коагуляционного некроза.
Ведущим механизмом коагуляции тканей под воздействие радиочастотного тока является превращение электрической энергии в тепловую. Если плотность тока высокая, а электропроводность низка, то это приводит к возбуждению ионов, которые начинают следовать изменениям направления переменного тока. Оба этих фактора имеют место в ткани окружающей «активный» электрод. Это возбуждение ионов ведет к образованию фрикционной теплоты так, что ткань прилегающая к электроду, а не сам электрод, является главным источником теплоты. Повышение температуры в миокардиальной ткани приводит к некоторым электрофизиологическим эффектам. На изолированных папиллярных мышцах свиных сердец было отмечено, что при температуре ткани 38-45°С в течение 1 минуты происходит повышение функции K-Na каналов клеток вплоть до критического уровня. Нагревание до 45-50°С ведет за собой инактивацию этих структур. Анормальный автоматизм клеток отмечен при повышение температуры свыше 45°С, повышенная возбудимость свыше 50°С. Биологическая смерть клеток зависит от двух факторов – времени воздействия и температуры. Обратимые клеточные изменения происходят при длительном нагревании даже при температуре ниже 45°С, в то время, как необратимая смерть клеток вероятно происходит между 52°С и 55°С. Денатурация внутреннего слоя протеинов мембран клеток играющего важнейшую роль в транспортных обменных процессах является важнейшим механизмом терминальной клеточной смерти. При температуре выше 100°С происходит испарение клеточной жидкости и повреждение клеточной мембраны миоцита, саркоплазматического ретикулума и митохондрий. Если температура превышает 140°С, может произойти карбонизация ткани. В этой связи с целью обеспечения более мягкой коагуляции тканей следует поддерживать температуру тканей на уровне ниже 100°С. Температуру ткани, находящейся в контакте с электродом, можно контролировать специальным катетером для аблации со встроенными в конец катетера термисторами или термопарами. Непосредственно разогревания электрода электрическим током не происходит вследствие его хорошей электропроводности.
Показаниями к проведению РЧ-абляции являются нарушения сердечного ритма, которые уже невозможно скорректировать медикаментозно: -Мерцательная аритмия предсердий. -Желудочковая и наджелудочковая тахикардия. -Синдром Вольф-Паркинсона-Уайта, или синдром WPW. -Пароксизмальные тахикардии.
Наряду с показаниями к РЧА, абляция имеет и перечень противопоказаний: -Тяжелое общее самочувствие больного. -Острые инфекционные заболевания. -Тяжелые заболевания дыхательной системы и (или) почек. -Эндокардит – воспаление внутренней оболочки сердца. -Нестабильная стенокардия в течение 4 недель. -Острый инфаркт миокарда. -Сердечная недостаточность у пациента в стадии декомпенсации. -Тяжелая артериальная гипертензия. -Аневризма левого желудочка с тромбом. -Наличие тромбов в полостях сердца. -Гипокалиемия и прочие проявления электролитного дисбаланса в крови. -Анемия, т. е. патология клеточного состава крови. -Аллергическая реакция, вызванная рентгенконтрастным веществом. -Йодонепереносимость -Стеноз ствола левой коронарной артерии более 75%, высокая степень клапанного или подклапанного стеноза аортального клапана (при необходимости вхождения в полость ЛЖ) -Тромбофлебит -Двусторонняя ампутация конечностей.
Возможные осложнения РЧА сердца Осложнения при проведении эндо-ЭФИ и РЧА можно разделить на 4 группы: 1. осложнения, обусловленные лучевой нагрузкой (примерно 1 миллизиверт); 2. осложнения, связанные с пункцией и катетеризацией сосудов (повреждение артерий, тромбофлебит, артериовенозная фистула, пневмоторакс); 3. осложнения при катетерных манипуляциях (повреждение клапанов сердца, эмболия – системная или в легочную артерию, перфорация коронарного синуса или стенки миокарда, перфорация сердца, тампонада, инфекция – системная или в месте пункции); 4. осложнения, обусловленные радиочастотным воздействием (артериовентрикулярная блокада, миокарда).
Данная операция относится к классу малоинвазивных вмешательств. Преимущества же такого хирургического вмешательства очевидны: минимальная травматичность, как правило, отсутствие необходимости в назначении общей анестезии, небольшая продолжительность операции, короткий послеоперационной койко-день.
Реабилитация после РЧА В целом реабилитация после РЧА длится несколько месяцев, в течение которых пациенту может быть назначен прием антиаритмических препаратов (к примеру, «Пропафенон», «Пропанорм» и др.), в том числе и тех, которые больной принимал до абляции. Постельный режим с контролем сердечного ритма и артериального давления показан больному лишь в самые первые сутки после операции, в течение которых происходит быстрое восстановление и стабилизация нормального общего самочувствия пациента. Необходимость же повторной РЧА, как показывает практика, у прооперированных пациентов возникает реже, если пациент пересмотрит свой привычный образ жизни: -Ограничит потребление напитков с алкоголем и кофеином; -Снизит объем соли в своем рационе; -Станет придерживаться соответствующей диеты; -Выберет оптимальный режим физической активности; -Бросит курить и откажется от других вредных привычек.
Вначале страницы можете скачать видео о проведении РЧА.
Необходимость проведения данной процедуры определяет ваш лечащий врач. | |
|
| |
| Просмотров: 252 | Загрузок: 23 | | |
| Всего комментариев: 0 | |