| 15.11.2020, 17:07 | |
Многие, страдающие сердечно-сосудистыми заболеваниями даже не подозревают, что причиной их заболеваний являются почки, точнее, нарушение их работы, которое с годами может привести к тяжёлым осложнениям, а порой и инвалидности.
Почки – основной орган в организме, ответственный за фильтрацию и выделение жидкости. Эта функция имеет очень сложные и чувствительные регуляторные механизмы. Нарушение работы данного органа приводит к постепенному развитию хронической болезни почек (ХБП). Пусковым моментом к началу ХБП являются разнообразные воспалительные агенты, токсины и переохлаждения.
В настоящее время установлено, что нарушение функции почек ассоциируется с высоким риском сердечно-сосудистых заболеваний, в том числе ишемической болезнью сердца (ИБС), фибрилляцией предсердий и кальцификацией клапанного аппарата сердца и сердечной недостаточностью, являющихся основной причиной смерти в современном обществе. В то же время четкая взаимосвязь увеличения частоты развития инфаркта миокарда (ИМ) и смертности от данной патологии является доказанной только на поздних стадиях ХБП. При этом вопросам развития и профилактики атеросклероза на ранних стадиях ХБП, имеющейся у гораздо более многочисленной группы пациентов, уделяется недостаточно внимания. В этой связи особое значение приобретает знание особенностей диагностики и лечения ИБС у пациентов с умеренным снижением функции почек.
Другими опасностями, которые задерживают выделение жидкости из организма почками, могут быть опухоли, пороки развития, атеросклероз, мочекаменная болезнь. Все перечисленные заболевания приводят к главному осложнению и проявлению ХБП – почечной недостаточности. Видимый признак почечной недостаточности – стойкие отёки.
Ещё одним частым симптомом неблагополучия почек является артериальная гипертония. Такую гипертонию называют вторичной (симптоматической) почечной. По статистике, этим заболеванием страдает почти каждый 10-й человек, который имеет повышенное артериальное давление!
Патология сердечно-сосудистой системы и заболевания почек очень тесно взаимосвязаны. В последние годы вопросы кардиоренальных взаимодействий являются актуальной и одной из наиболее обсуждаемых медицинских тем. Сочетание кардиальной и почечной дисфункции утяжеляет прогноз, во много раз повышает риск развития сердечно-сосудистых осложнений и приводит к ускорению темпа прогрессирования как сердечной, так и почечной недостаточности. Согласно результатам отечественного эпидемиологического исследования, распространенность признаков второй стадии хронической почечной болезни (ХБП) у пациентов с артериальной гипертонией составила 49,4 %, что свидетельствует о наличии практически у каждого второго пациента с повышенным артериальным давлением начальной стадии снижения функции почек.
Хроническая болезнь почек – это понятие, объединяющее сохраняющиеся в течение 3 и более месяцев признаки повреждения почек и/или снижение их функции. Термин «хроническая болезнь почек» был предложен группой экспертов Национального почечного фонда США в 2002 году как наднозологическое понятие, обозначающее любое поражение почек, независимо от его характера и природы, с целью унификации подходов к диагностике, лечению и профилактике хронической почечной недостаточности. На сегодняшний день существуют четкие диагностические критерии, на основании которых врачом любой специальности может быть установлен диагноз – хроническая болезнь почек.
Многие факторы, ассоциирующиеся с развитием дисфункции почек, одновременно являются и «традиционными» сердечно-сосудистыми факторами риска, среди которых артериальная гипертония, сахарный диабет, возраст, мужской пол, дислипидемия, ожирение, метаболический синдром, табакокурение. С другой стороны, результаты многочисленных исследований указывают на то, что кардиоваскулярные риски, которые в кардиологии принято относить к нетрадиционным (анемия, хроническое воспаление, оксидативный стресс, эмоциональное напряжение, гиперурикемия и др.), ассоциируются и, скорее всего, обусловлены прогрессирующей дисфункцией почек.
Хроническая почечная недостаточность несет с собой повышенный риск развития сердечно-сосудистых заболеваний, поэтому забота пациента о своем здоровье, соблюдение всех врачебных рекомендаций и прием назначенных препаратов играют важнейшую роль. Одной из причин повышенного риска является то, что диабет и гипертония – заболевания, которые в отсутствие лечения не только способны нанести серьезный вред кровеносным сосудам, но и являются одними из основных факторов развития хронической почечной недостаточности. В целом, нарушение работы почек может привести к гипертонии, что также способствует развитию сердечно-сосудистых заболеваний. Другие распространенные осложнения хронической почечной недостаточности, в частности, высокие уровни гомоцистеина, кальция и фосфатов, а также анемия, тоже могут способствовать развитию сердечно-сосудистых заболеваний. Поскольку эти неблагоприятные факторы часто сопутствуют почечной недостаточности, соблюдение лечебной программы, разработанной вашим врачом, крайне важно.
Таким образом, в результате комплексного воздействия различных факторов риска и сопутствующих патологических состояний у больных ХПН развиваются структурные изменения сердца и сосудов. Со стороны сердца: • гипертрофия и ремоделирование ЛЖ; • интерстициальный фиброз; • атеросклероз коронарных артерий; • поражение мелких сосудов; • кальциноз структур сердца; • увеличение внутриклеточной концентрации кальция.
Со стороны эластических сосудов: • гиперплазия гладкой мускулатуры и утолщение стенки; • изменение состава соединительных волокон, снижение содержания эластина, увеличение содержания внеклеточного матрикса; • артериосклероз (дегенерация медии и накопление коллагена, фиброз и фрагментация эластической мембраны, кальцификация эластической пластины в крупных артериях, дисфункция эндотелия).
Методы профилактики ХБП и связанных с нею болезней сердца и сосудов.
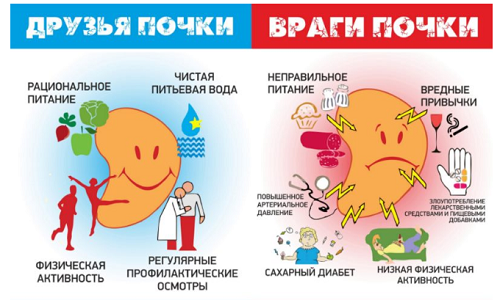
Поскольку заболевания сердца и почек имеют ряд общих «традиционных» факторов риска, таких как артериальная гипертензия, сахарный диабет, ожирение, дисдипидемия и др.), мероприятия по профилактике прогрессирования ХБП и сердечно-сосудистой патологии во многом схожи.
Пациентам с ХБП рекомендуются физические нагрузки с учетом состояния сердечно-сосудистого здоровья и переносимости (по крайней мере 30 минут физических упражнений или ходьбы 5 раз в неделю), поддержание веса в оптимальном диапазоне (индекс массы тела 20–25 кг/м2), прекращение курения.
Всем больным с артериальной гипертензией при ХБП, за исключением пациентов с нефротическим синдромом или получающих заместительную почечную терапию программным гемодиализом, целесообразно соблюдение расширенного водного режима – потребление не менее 2 л воды в сутки. Всем пациентам рекомендуется ограничение поваренной соли (менее 5 г хлорида натрия в сутки), фосфатов, калия и белка в рационе.
Высокобелковая диета (содержание белка в пище более 1,3 г/кг/сут) является фактором риска развития и прогрессирования ХБП. Поэтому в зависимости от стадии ХБП рекомендуется мало/низкобелковая диета . Пациентам с ХБП, соблюдающим малобелковую и низкобелковую диету, необходим обязательный контроль пищевого рациона и питательного статуса для профилактики синдрома белково-энергетической недостаточности. Кроме того, для профилактики развития ХБП рекомендуется своевременное обращение к врачу при появлении первых симптомов, указывающих на развитие острого пиелонефрита: боль в поясничной области, повышение температуры тела и нарушение мочеиспускания/изменение цвета мочи. Это позволит купировать воспалительный процесс и профилактировать развитие хронического пиелонефрита, и, следовательно, ХБП.
| |
|
| |
| Просмотров: 196 | Загрузок: 0 | | |
| Всего комментариев: 0 | |